Ohimenevä iskeeminen hyökkäys (lyhyt TIA) syntyy aivojen verenkiertohäiriön seurauksena. Hyökkäys johtaa palautuviin neurologisiin alijäämiin.
Mikä on ohimenevä iskeeminen kohtaus?

© GraphicsRF - stock.adobe.com
A ohimenevä iskeeminen hyökkäys (TIA) aivojen veren virtaus on häiriintynyt. Oireet ovat samanlaisia kuin aivohalvauksen. Siksi TIA tunnetaan myös vähäisenä aivohalvauksena. Aivojen mikroembolista johtuvat neurologiset häiriöt häviävät 24 tunnin sisällä. Hyökkäykset kestävät keskimäärin yhden tai kaksi tuntia.
Mikä tahansa neurologinen vajaatoiminta, joka kestää yli 24 tuntia, viittaa iskeemiseen aivohalvaukseen. Hyökkäykset esiintyvät yleisimmin 60–70-vuotiaina. Ohimenevä iskeeminen kohtaus voidaan nähdä todellisen aivohalvauksen esiintyjänä, ja lääkärin on siksi selvitettävä se kiireellisesti.
Kahden ensimmäisen tunnin aikana TIA: n jälkeen aivohalvauksen riski kasvaa kymmenellä prosentilla. Kahden ensimmäisen viikon aikana riski kasvaa vielä viidellä prosentilla. Jokaisella kolmannella potilaalla, jolla on ohimenevä iskeeminen isku, on aivohalvaus elämässään. Puolet kaikista aivohalvauksista tapahtuu TIA: n jälkeisenä vuonna.
syyt
TIA tapahtuu, kun tietyillä aivojen alueilla ei ole riittävästi happea. Tämä alitarjonta tunnetaan myös nimellä iskemia. Iskeemiat johtuvat aivosäteiden mikrotsirkulaation häiriöistä. Aivojen verisuonten mikroemboliat ovat pääasiassa vastuussa verenkiertohäiriöistä. Monien TIA: n on todettu johtuvan pienistä aivohalvauksista.
Syyt ovat siis samanlaisia kuin aivohalvauksen syyt. Verisuonten valtimoembolioita esiintyy usein. Laskimoon käytettyjen suonten tromboosi voi myös johtaa iskemiaan. Jos esimerkiksi verisuonien repeämiä esiintyy korkean verenpaineen seurauksena, aivoihin ei syötetä tarpeeksi happea.
Verenvuoto johtaa myös neurologisten vajaatoiminnan oireisiin. TIA voi kehittyä myös spontaanissa verenvuodossa, jossa on heikentynyt veren hyytyminen, subaraknoidisessa verenvuodossa ja subduraalisissa tai epiduraalisissa hematoomassa. Hyökkäykset laukaisevat harvoin verisuonikohtaukset, kuten migreenikohtaukset.
Oireet, vaivat ja oireet
TIA: n oireet ovat samanlaisia kuin täydellisen aivohalvauksen oireet. Mutta ne eivät yleensä ole aivan yhtä korostuneita. Yksipuolinen käsivarsien ja jalkojen halvaus on ominaista. Lääketieteellisessä terminologiassa nämä kutsutaan myös hemiplegiaksi tai hemipareesiksi. Vaikuttajilla voi olla puhehäiriöitä. Kielen ymmärtäminen ja sanamuoto ovat heikentyneet.
Spontaanissa puheessa on sekaannusongelmia ja sanan luomista. Joissakin tapauksissa potilailla on pakkomielteinen halu ilmaista itseään suullisesti (logorrhea) niin, että jatkuva ja nopea puhevirta kehittyy. Puhehäiriöiden lisäksi voi olla myös puhehäiriöitä. Puhehäiriön vuoksi sairastuneet eivät enää pysty artikuloimaan puheääniä oikein. Äänitys tai jyrinä voi häiritä puheenvirtausta.
Verkkokalvon verisuonten tai näköhermojen mikroemboliat voivat johtaa amaurosis fugaxiin, tilapäiseen sokeuteen. Kuulo- ja tasapainohäiriöitä, huimausta ja ns. Pudotuskohtauksia, voi myös esiintyä. Pudotushyökkäykset ovat äkillisiä putouksia normaalissa tietoisuuden tilassa. Ne johtuvat säären lihaksen äänen menettämisestä.
Potilaan tietoisuus voi olla pilvinen. Jos se on todella TIA, oireet häviävät kokonaan 24 tunnin sisällä. Iskemiat ovat aivojen sietäviä viidestä kahdeksaan minuuttiin. Jos iskemia jatkuu, oireet eivät häviä. Tässä tapauksessa on aivohalvaus.
Diagnoosi ja sairauden kulku
Koska oireet eivät yleensä kestä kovin kauan, TIA: ta on vaikea diagnosoida. Siksi diagnoosin painopiste on anamneesissä ja kliinisessä tutkimuksessa. Jos potilaalla tiedetään olevan rytmihäiriöitä tai sepelvaltimotauti, tämä tukee TIA-epäilyä palautuvien neurologisten oireiden läsnä ollessa.
Magnetresonanssitomografiaa diffuusiopainotuksella voidaan käyttää kuvantamismenetelmänä. Aivokudos, jolla ei ole riittävästi verenkiertoa, voidaan diagnosoida. Herkkyys on kuitenkin vain 50 prosenttia, joten jokaista alitarjontaa ei tunnisteta. Muita kuvantamismenetelmiä, joita käytetään TIA: n diagnosointiin, ovat ekstrakraniaalisten aivosolujen Doppler-sonografia, transkraniaalinen Doppler-ultraäänitutkimus, tietokonepohjainen tomografia, magneettikuvaus ja angiografia digitaalisesti.
komplikaatiot
Tämä tauti voi johtaa moniin valituksiin ja komplikaatioihin. Ne riippuvat suuresti taudin tarkasta vakavuudesta. Yleensä potilaat kärsivät aivojen vakavista verenkiertohäiriöistä. Puhehäiriöitä ja yleisiä ajatushäiriöitä esiintyy. Siksi asianosaisten arkipäivä on huomattavasti vaikeampaa ja rajoitettua.
Monissa tapauksissa potilaat kärsivät myös stutteristä ja kärsivät edelleen kuulo- tai näköongelmista. Vakavissa tapauksissa he ovat riippuvaisia muiden ihmisten avusta elämässään. Tajunnan pilviä tapahtuu ja tajunnan menetys jatkuu.
Lihaskestävyys laskee myös merkittävästi sairauden takia, joten sairastuneet eivät enää voi suorittaa yksinkertaisia päivittäisiä toimintoja. Lisäksi voi tapahtua aivohalvaus, mikä pahimmassa tapauksessa voi johtaa potilaan kuolemaan. Tämän tilan hoitaminen tapahtuu huumeiden avulla. Enemmän komplikaatioita ei ole.
Tämä ei kuitenkaan täysin rajoita oireita, joten aivohalvaus voi jatkua. Tämän johdosta kärsineen elinajanodote lyhenee huomattavasti. Nämä oireet voivat myös vaikuttaa potilaan sukulaisiin tai vanhempiin.
Milloin sinun pitäisi käydä lääkärillä?
Käyttäytymishäiriöt, tasapainon häiriöt, huimaus tai yleiset toimintahäiriöt on annettava välittömästi lääkärille. Jos puhuttelukyvyssä on muutoksia, heikentynyt visio tai epämuodostumia muistissa, on akuutti tarve toimia. Äkillisten erityispiirteiden tai poikkeavuuksien varalta lääketieteellinen hoito tarvitaan mahdollisimman nopeasti.
Sanan löytämishäiriö ja puhetta ymmärtävän heikentyminen ovat varoittavia signaaleja organismille. Ne osoittavat muistihäiriöitä. Jos tietoisuus hämärtyy tai häviää, hätäpalvelu on hälytettävä. Kyseinen henkilö on hengenvaarallisessa tilanteessa.
Vaikka hyökkäys häviää kokonaan useimmilla potilailla, aivohalvaus voi tapahtua, jos sairaus etenee heikosti. Siksi sinun on aina otettava yhteys lääkäriin ja aloitettava laaja tutkimus. Jos on liikuntahäiriöitä, koordinaatiovaikeuksia tai lihasvoiman menetyksiä, vaaditaan lääkäri.
Sairauden tunne, henkisen suorituskyvyn heikkeneminen tai yleinen pahoinvointi olisi myös tutkittava ja hoidettava. Halvaus tai pakonomaiset toimet ovat huolestuttavia. Puhuminen lakkaamatta ja erittäin nopea puhevirta ovat ominaisia. Vaikuttavat ihmiset eivät usein salli itsensä keskeytymistä puhettaan. Terveyden huonontumisen estämiseksi on haettava lääketieteellistä apua.
Hoito ja hoito
Niin kauan kuin TIA: n oireet jatkuvat, annetaan sama hoito kuin aivohalvaukselle. Embolia yritetään liuottaa lääkityksellä. Tätä varten käytetään erityisiä lääkkeitä, fibrinolyyttisiä aineita. Jos lääkehoito ei onnistu, leikkaus, trombendarterektoomia, voidaan osoittaa.
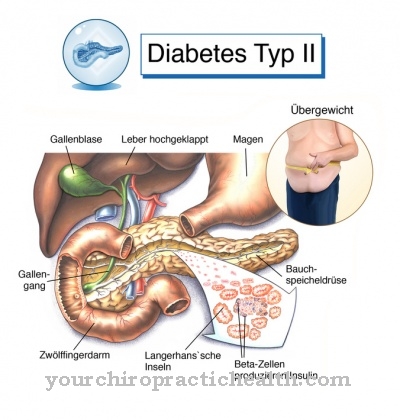
Kun TIA: n oireet ovat poistuneet, keskitytään uusien hyökkäysten estämiseen. Ohimenevät iskeemiset iskut ovat usein ”tärkeän” aivohalvauksen esiintyjiä. ABCD2-pistemääriä käytetään riskin arviointiin. Viisi riskitekijää, ikä, verenpaine, oireet, oireiden kesto ja diabetes mellitus, sisältyvät tähän pisteykseen.
Perusteesta riippuen annetaan erilaisia pisteitä, jotta yhteensä pisteet voidaan saavuttaa nollasta seitsemään. ABCD2-pisteet antavat tietoa siitä, kuinka suuri on aivohalvauksen riski kahden päivän kuluessa siirtymäkohtauksesta. Kolme pistettä nolla tarkoittaa alhaista riskiä.
Neljästä viiteen pistettä tarkoitetaan kohtalaista ja kuudesta seitsemään pistettä korkeasta kahden päivän riskistä. 6–7 pisteellä todennäköisyys, että potilaat kehittyvät aivohalvauksen kahden päivän kuluessa, on kahdeksan prosenttia.
ennaltaehkäisy
Antikoagulantteja annetaan toisen TIA: n estämiseksi. Aivoihin toimittavien verisuonien leikkaus voi mahdollisesti parantaa verenkiertoa ja estää siten uusia hyökkäyksiä.
Jälkihoito
Ohimenevän iskeemisen iskun hoidon jälkeen, etenkin syyllisen aterioskleroosin tapauksessa, voi olla välttämätöntä ottaa verta ohentavia lääkkeitä (Macumar) mahdollisten aivohalvauksien ja sydänkohtausten estämiseksi.Veren nopean ja INR-arvon tarkistaminen on tärkeää säännöllisesti, jotta verestä ei tule liian ohutta. Jos verenpaine on korkea, verenpainelääkkeitä tulee myös käyttää.
Lisäksi asianmukaisten asiantuntijoiden säännölliset aivotutkimukset (MRI, CT) ja myös sydän (EKG) ovat erittäin tärkeitä, jotta voidaan havaita verisuonten supistuminen ja mahdollinen vähentynyt verenvirtaus varhaisessa vaiheessa ja siten estää uusi ohimenevä iskeeminen hyökkäys, mutta myös sydänkohtaukset ja aivohalvaukset. Potilaiden tulee myös pidättäytyä tupakoimasta.
Tupakan sisältämä nikotiini kutistaa verisuonia ja tupakansavun kautta hengitetty hiilimonoksidi kiinnittää myös verihiutaleet yhteen. Alkoholin käyttöä tulisi välttää, koska alkoholi myös supistaa verisuonia ja nostaa verenpainetta. Lisäksi fyysinen aktiivisuus edistää verenkiertoa ja alentaa verenpainetta kestävästi.
Suolan laajamittainen välttäminen, jota löytyy lopputuotteista, mutta myös välipaloista (sirut, leipäkepit, keksejä) ja vähä K-vitamiinia sisältävä ruokavalio (vihreiden vihannesten, kuten lehtikaalin ja parsakaalin välttäminen) auttavat myös parantamaan verisuonia veressä ja aiheuttamaan vakavia toissijaisia sairauksia välttää.
Voit tehdä sen itse
Vaikka oireet häviäisivät kokonaan 24 tunnin sisällä, TIA: ta tulisi aina pitää apopleksian esiintyjänä. Tämän välttämiseksi asianomaisten tulee minimoida riskitekijät ja kehittää positiivista noudattamista.
Koska ohimenevän iskeemisen iskun jälkeen syyt korjataan yleensä huumeiden avulla, huumeiden koulutus on tärkeää. Asianomaisten on opittava, mitkä valmistelut tehdään ja milloin ja kenelle ilmoittaa hakemuksesta. Lisäksi jälkihoito on tärkeä osa kuraation ja ehkäisyn aloittamista. Lääkärien tulisi tehdä sairaille selväksi tapaamisten merkitys.
TIA: hon johtavat riskitekijät voivat olla erilaisia. Diabeetikoiden tulisi pyrkiä HbA1c-arvon saavuttamiseen alle 8%, jotta taudin pitkäaikaiset vaikutukset voitaisiin lykätä. Ihmiset, joilla on korkea verenpaine, minimoivat apopleksiariskin moninkertaisesti, jos keskimääräinen systolinen arvo ei ylitä 140 mm Hg ja diastolinen arvo ei ylitä 90 mm Hg.
Ateroskleroottiset talletukset, joiden voidaan katsoa johtuvan lisääntyneestä LDL-kulutuksesta, voivat vähentää suunnattomasti niitä, joille syömistavat muuttuvat. Koska ruokavalio, jossa on vähän rasvaa ja kolesterolia sekä runsaasti kuitua ja vitamiineja, estää toisaalta uusia talletuksia ja toisaalta löysää olemassa olevia talletuksia. Jos iskemian syy on liiallinen alkoholinkäyttö, lopettaminen voi vähentää komplikaatioiden riskiä.
.jpg)





.jpg)

.jpg)
.jpg)
.jpg)